Hereditäres Angioödem (HAE): „Die Diagnose war eine enorme Erleichterung!“
17 Jahre lang litt Apollonia Schipits an schmerzhaften Attacken mit Schwellungen, die immer wieder notfallmedizinische Versorgung notwendig machten. Ohne auffindbare Ursache fühlte sie sich bis zum Nachweis ihres hereditären Angioödems als „Hypochonder“ abgetan. Dank einer medikamentösen Therapie können die Attacken heute weitgehend verhindert bzw. rasch behandelt werden. Als Patientenvertreterin setzt sie sich nunmehr gemeinsam mit der Dermatologin und HAE-Spezialistin Univ.-Prof. Dr. Tamar Kinaciyan für die Aufklärung rund um HAE ein.
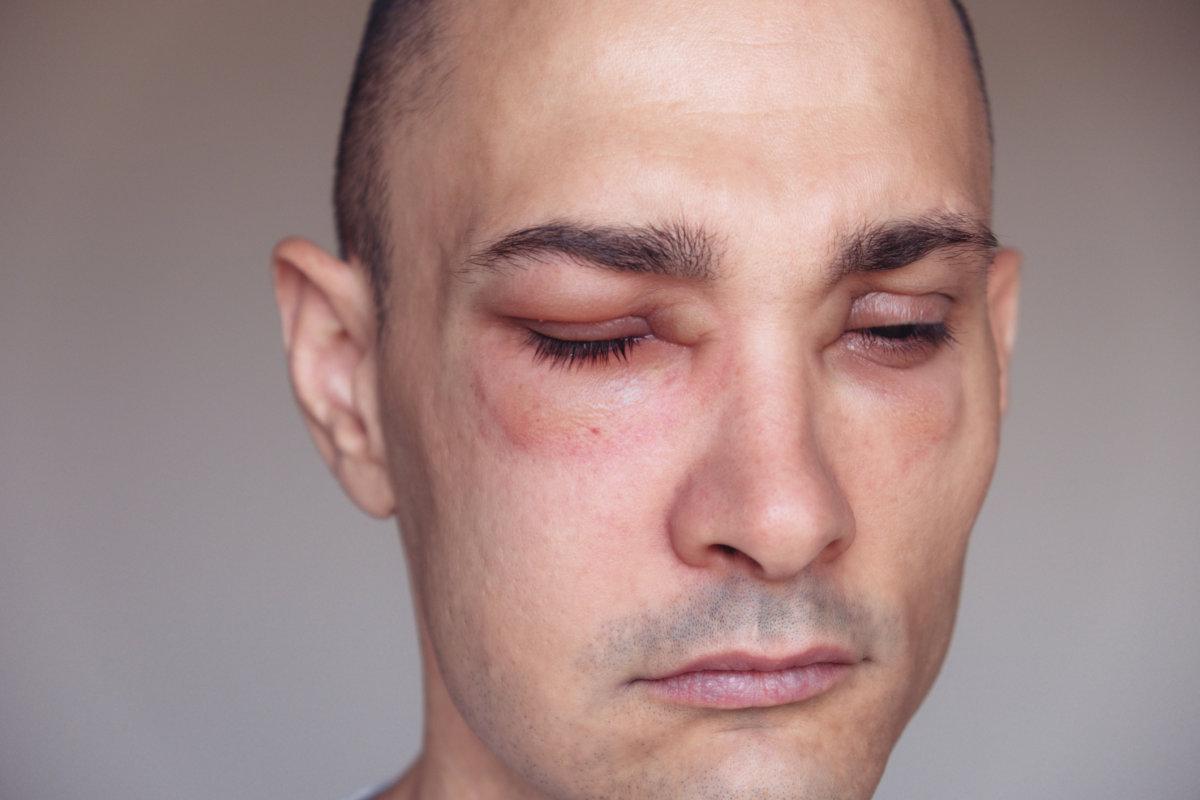
Seit Kindheitstagen traten bei der im Raum Wien beheimateten Apollonia Schipits häufig Anfälle mit Schwellungen und starken Schmerzen im Bauch- oder Kopfbereich sowie an den Extremitäten auf. „Bei Bauchattacken wurde ich immer wieder mit Verdacht auf Ulkus oder Darmverschluss stationär aufgenommen, ohne dass etwas nachgewiesen wurde. Nach einer schweren Attacke an beiden Händen erkannte die damals behandelnde Internistin an der Krankenanstalt Rudolfstiftung schließlich, dass es sich um ein hereditäres Angioödem handeln musste“, erzählt Schipits.
Bestätigt wurde die Diagnose durch eine spezielle und spezifische Blutuntersuchung (Bestimmung von C1-INH-Protein und -Aktivität sowie Komplementfaktor C4). „Die Diagnose war für mich eine enorme Erleichterung, bis dahin hatte ich oft das Gefühl, als Hypochonder oder Simulantin angesehen zu werden“, erzählt Schipits, mittlerweile Stv. Vorsitzende der Selbsthilfegruppe HAE Austria. Bei ihrem zu diesem Zeitpunkt erst drei Jahre alten Sohn wurde auf Empfehlung ebenfalls die entsprechende Blutuntersuchung durchgeführt: Sie ergab, dass er ebenfalls betroffen ist. „Davor hatte er öfter Erstickungsanfälle, die damals als Pseudo-Krupp behandelt wurden“, führt Schipits fort.

2016 kam Schipits durch die Teilnahme an einer klinischen Studie an die Wiener Universitätsklinik für Dermatologie, wo sich Univ.-Prof. Dr. Tamar Kinaciyan als Allergologin seit 1993 auf HAE spezialisiert hat und auch das HAE- und Angioödem-Zentrum leitet. Mittlerweile bezeichnen sich Patientin und Ärztin als „eingespieltes Team“, das bei Medienauftritten sowie durch die Zusammenarbeit in der Selbsthilfegruppe über das Krankheitsbild HAE informieren möchte. Sowohl Schipits als auch ihr mittlerweile erwachsener Sohn werden seither von Kinaciyan behandelt. Die Dermatologin selbst kennt bislang rund 100 Patientinnen und Patienten mit verschiedenen, auch neueren Formen des HAE, „Frau Schipitis gehört jedoch zu den am schwersten Betroffenen.“
Schmerzen und Ängste der Betroffenen
„Es sind die Schmerzen, der Stress und die Angst vor neuen Attacken, die uns als Ärztinnen und Ärzte ganzheitlich fordern. Ich habe mich immer bemüht, die Patientinnen und Patienten auch psychisch zu unterstützen und sie vor allem über gutes Stressmanagement aufzuklären“, betont Kinaciyan. Medikamentös gab es bis vor rund 15 Jahren außer Androgenen kaum Möglichkeiten, die Attackenrate zu reduzieren. Da Kortison-Gaben im Akutfall wirkungslos sind, bedeutete die Zulassung des ersten C1-Inhibitor-Konzentrats Mitte/Ende der 70er Jahre als eine wirksame Therapie eine große Erleichterung für Patientinnen und Patienten sowie Ärztinnen und Ärzte (siehe Fakten-Check).
Allerdings konnte die Therapie anfangs nur intravenös verabreicht werden. „Im Ernstfall mussten Patientinnen und Patienten schnell Ärztinnen oder Ärzte finden, die ihnen das mitgebrachte Medikament verabreichen. Das war nicht immer einfach“, erzählt Kinaciyan. Seit 2007 gibt es jedoch eine subkutane medikamentöse Akut-Behandlung, die von Betroffenen oder Angehörigen selbst angewendet werden kann.
Die Prophylaxe – zunächst 2x/Woche als intravenöse Injektion – bedeutete für Schipits eine enorme Steigerung ihrer Lebensqualität. Aktuell kann sie sich alle drei Wochen selbst subkutan einen biologischen Kallikrein-Inhibitor verabreichen, mit dem sie sich „gut abgesichert“ fühlt. Vor der Prophylaxe erlitt sie bis zu 70 Attacken pro Jahr, im vergangenen Jahr 2022 waren es insgesamt vier.

A.o. Univ.-Prof. Dr. med. univ. Tamar Kinaciyan
Krankheitsbewältigung
Schipits führt dabei seit der Diagnose ein detailliertes Patiententagebuch – dies wird auch von Kinaciyan dringend empfohlen – und kennt die Vorzeichen einer Attacke mittlerweile so gut, dass sie im Bedarfsfall zusätzliche Behandlung selbst durchführen kann. „Meine Einstellung lautet, dass ich mein Leben nicht von meiner Erkrankung bestimmen lassen möchte. Vor allem möchte ich nicht mehr diese unerträglichen Schmerzen erleben müssen“, so die HAE-Patientin.
„Es ist wirklich bewundernswert, wie es Patientinnen und Patienten selbst vor der Verfügbarkeit einer wirksamen Prophylaxe gelungen ist, eine gute Lebenseinstellung zu finden“, sagt dazu ihre Ärztin Kinaciyan. Sie selbst habe zudem begonnen einen Patientenpass auszustellen, auf dem für Notfälle alle wichtigen Informationen sowie ihre eigenen Kontaktdaten für Rückfragen ärztlicher Kolleginnen und Kollegen angegeben sind. Auf der Website der Selbsthilfegruppe HAE-Austria gibt es zudem eine Liste mit den Kontaktdaten von auf HAE spezialisierten Ärztinnen und Ärzten in ganz Österreich.
Fakten-Check: Hereditäres Angioödem (HAE)
Ursache des hereditären Angioödems ist eine Mutation des am Chromosom 11 liegenden Gens, das für die Produktion des C1-Inhibitor (C1-INH)-Proteins codiert. Dieses Peptid reguliert u.a. die körpereigene Produktion von Bradykinin. Ein hoher Bradykinin-Spiegel führt zur Gefäßerweiterung, vermehrter Gefäßdurchlässigkeit und somit zur Ödembildung. Betroffene haben entweder zu wenig C1-INH-Protein (Typ I) oder eine nicht ausreichende Funktion des Proteins (Typ II), erklärt Univ.-Prof. Dr. Tamar Kinaciyan von der Wiener Universitätsklinik für Dermatologie. Bei der dritten Form (früher Typ III), die als „HAE mit normalen C1-IHN Werten“ bezeichnet wird, kann es ebenfalls zu entsprechenden Attacken kommen, die auf eine Therapie mit Kortison nicht ansprechen. Hier liegen dann andere Mutationen vor, die eine genetische Abklärung erforderlich machen.
Die Häufigkeit von HAE wird auf 1:50.000 geschätzt, in Österreich dürften etwa 200 Menschen betroffen sein. „Ist die Erkrankung in einer Familie bekannt, so empfehlen wir, bei Kindern innerhalb des ersten Lebensjahres eine spezielle Blutuntersuchung vorzunehmen, da die Symptome selten vor dem ersten Lebensjahr auftreten. Allerdings gibt es auch immer wieder De novo-Mutationen“, führt Kinaciyan aus.
Schmerzhafte Attacken
Bei HAE treten Attacken mit schmerzhaften Schwellungen an Händen und Füßen, im Kopf-Hals- oder auch Bauchbereich oft nach typischen Vorboten auf. Dazu gehören Müdigkeit, Reizbarkeit, kribbelnde Haut oder Hautausschläge. Patientin Apollonia Schipits beschreibt etwa Attacken mit unvorstellbaren Schmerzen im Kopfbereich „als ob der Kopf zerplatzen würde“; auch Bewusstlosigkeit oder in seltenen Fällen Erstickungsanfälle sind möglich.
Vorsicht ist bei operativen Eingriffen geboten: „Der durch den Tubus bei der Beatmung ausgelöste mechanischer Reiz kann eine Schwellung im Larynxbereich hervorrufen, auch die Stressoren rund um die OP und das Trauma durch den chirurgischen Eingriff sind potenzielle Auslöser einer Attacke. Betroffene sollten daher rund eine halbe Stunde vor der OP wie auch bei Zahnextraktionen das fehlende Protein substituieren“, betont HAE-Spezialistin Kinaciyan.
Prophylaxe und Therapie
Zur Prophylaxe sowie zur Behandlung akuter Attacken stehen medikamentöse Behandlungsmöglichkeiten zur Verfügung. Die Prophylaxe erfolgt durch C1-Inhibitor-Konzentrate, die in der Regel alle drei bis vier Tage intravenös oder subkutan verabreicht werden. Musste früher C1-Inhibitor aus Blutplasma gewonnen werden, kann er heute als gentechnisch in der Kaninchenmilch exprimiert und gewonnen werden. Mit dem monoklonalen Antikörper Lanadelumab (subkutan, 1–2x/Monat) und dem „small molecule“ Berotralstat (oral) stehen zwei weitere Behandlungsmöglichkeiten zur Verfügung. Ihre Wirkung erfolgt über die Hemmung von Plasma-Kallikrein, das bei Aktivierung wiederum über Bradykinin-Ansammlung Schwellungen und Ödeme hervorruft. Für die Bedarfsbehandlung im Akutfall stehen ebenfalls drei unterschiedliche C1-Inhibitor-Konzentrate oder ein Bradykinin-B2-Rezeptor-Antagonist zur Verfügung (www.hae-info.at).
Alle Medikamente sind chefarztpflichtig und werden durch HAE-Spezialisten und -Spezialistinnen und an HAE-Zentren verordnet. Die Einstellung der Patientinnen und Patienten auf die für sie am besten geeigneten Therapien erfolgt ebenso an HAE-Zentren. Das bedeutet, dass HAE-Betroffene alle an einem HAE- und Angioödem-Zentrum angebunden sein sollen. Die Selbsthilfegruppe HAE Austria bietet bei allen Fragen und Problemen rund um die Erkrankung entsprechende Informationen und Unterstützung an. Unter Tel. 0677/631 89 739 gibt es an Wochentagen ab 18.00 Uhr eine Hotline für Betroffene. www.hae-austria.at
