
WCLC 2018: Austria als unfreiwilliges Highlight in Kanada
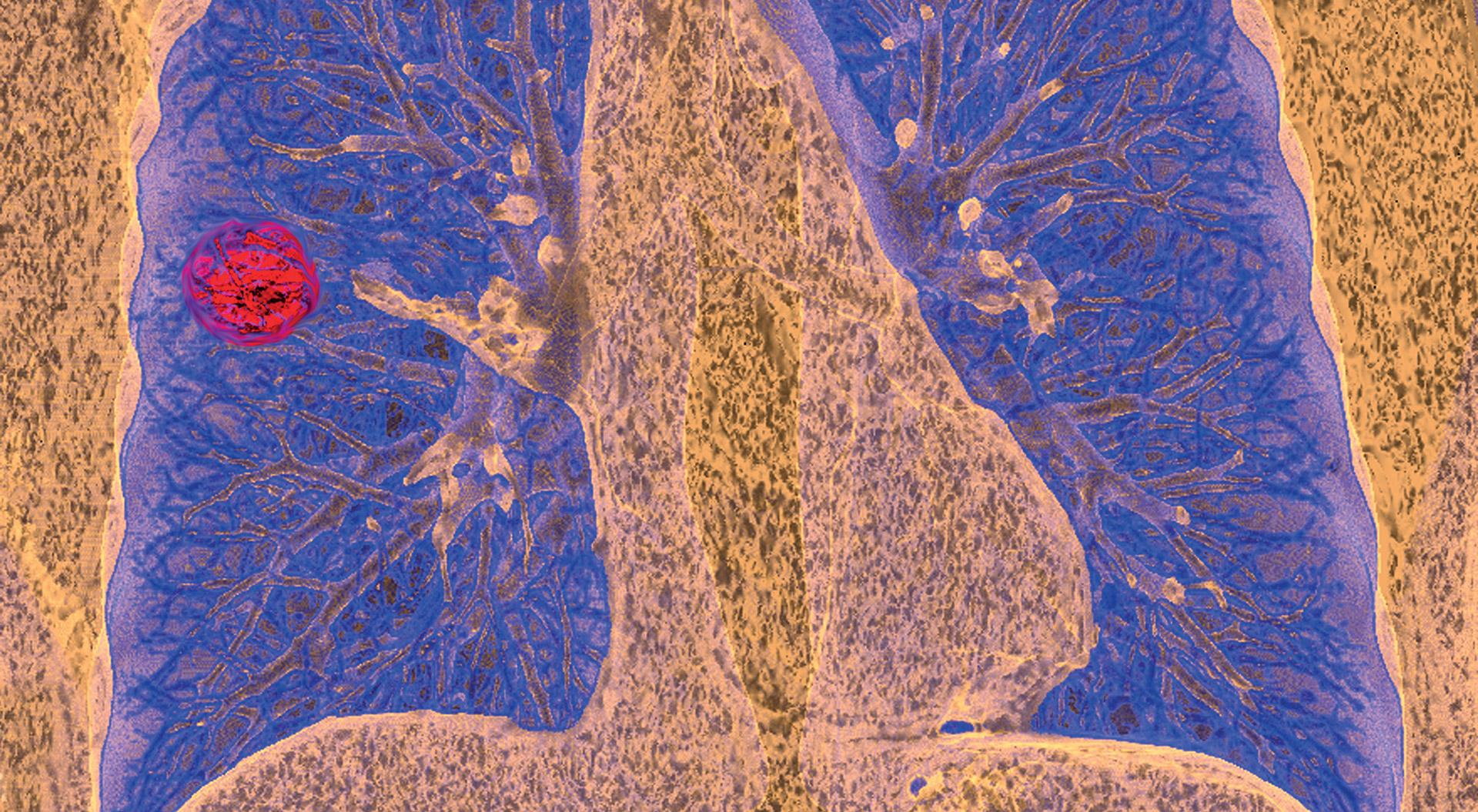
Das gezielte Screenen von Rauchern kann dazu beitragen, Lungenkarzinome zu detektieren, so das Fazit einer großen Untersuchung, die bei der 19th World Conference on Lung Cancer in Toronto präsentiert wurde. (CliniCum pneumo 6/18)
Österreichs Rauchergesetze sorgen auch international für Schlagzeilen. Die offizielle Kongresszeitschrift der Jahrestagung der International Association for the Study of Lung Cancer (IASLC) Ende September im kanadischen Toronto widmete dem Thema gleich eine ganze Seite, unter dem Titel „Austria´s Reversal of Smoking Ban in World Spotlight“ (IASLC-News, V3/N4/Aug 2018). Denn tatsächlich, und das wurde in Toronto vor über 7.000 Teilnehmern aus aller Welt erneut betont, ist und bleibt Rauchen die Hauptursache für die Entwicklung eines Lungenkarzinoms. „Der Schwerpunkt unserer (präventiven) Arbeit muss daher das Forcieren der Raucherentwöhnung sein, gleichzeitig mit dem Identifizieren und Screenen dieser Risikopopulationen“, betonte Univ.-Prof. Dr. Robert Pirker, Klinische Abteilung für Onkologie, Universitätsklinik für Innere Medizin I, Wien, in einem Gespräch nach der World Conference on Lung Cancer(WCLC)-Abschlussitzung.1 „Die Ergebnisse der NELSON-Studie2 zeigen ganz deutlich, dass mit gezieltem Screening die Lungenkarzinom-induzierte Mortalität signifikant gesenkt werden kann.“
Screenen senkt die Mortalität
In die NELSON-Studie wurden 15.792 starke Raucher und Ex-Raucher aus Belgien und den Niederlanden eingeschlossen, die 1:1 in einen Studien- oder einen Kontrollarm randomisiert wurden. Die Teilnehmer des Studienarms konnten zu Studienbeginn und während der nachfolgenden 6,5 Jahre vier CT-Screeninguntersuchungen durchführen lassen, im Kontrollarm war kein CT-Screening vorgesehen. Die Compliance-Rate im Studienarm hinsichtlich der Untersuchungen lag bei 85,6 Prozent. Die Gesamtrate an aufgedeckten Lungenkarzinomen betrug 0,9 Prozent. Bemerkenswert war aber der Zeitpunkt der Aufdeckung: In der Screeninggruppe wurden die Hälfte der Lungenkarzinome bereits im Stadium 1a entdeckt, verglichen mit nur sieben Prozent in der Kontrollgruppe. Umgekehrt befanden sich zum Zeitpunkt der Erstdiagnose bereits 48 Prozent der Karzinome in der Kontrollgruppe im Stadium IV, verglichen mit nur elf Prozent im Screeningarm. Durch die frühen Interventionsmöglichkeiten kam es über den gesamten Beobachtungszeitraum von zehn Jahren daher in der Screeninggruppe zu einer 26-prozentigen Reduktion der Mortalität bei Männern im Vergleich zur Kontrollgruppe.
Bei der Auswertung der kleineren Subpopulation der Frauen konnte eine noch größere Verringerung der Mortalität dargestellt werden (minus 39 Prozent). Eine Erleichterung im Screening, bei der Frühdiagnose, aber auch zur Einschätzung des Therapieerfolgs in frühen Karzinomstadien könnten vereinfachte Verfahren wie die sogenannte Liquid Biopsy3 bringen, um Tumorzellen bzw. deren DNA-Fragmente im Blut nachzuweisen. „Allerdings ist die Menge an zirkulierenden Tumorzellen bzw. Partikeln beim Lungenkarzinom so gering, dass wir noch an der Validierung von Testverfahren arbeiten, um diese im klinischen Routinebetrieb zuverlässig einsetzen zu können“, veranschaulichte Prof. Dr. Ming Tsao, Pathologe am Princess Margaret Cancer Center.1
Immun- und zielgerichtete Therapien
Kurz- bis mittelfristig, ist Pirker überzeugt, werde sich die Immuntherapie mit oder ohne Chemo(radio)therapie bei den allermeisten Formen des Lungenkarzinoms durchsetzen. „Schon heute stellen Immuncheckpoint-Inhibitoren bei bestimmten Formen des Lungenkarzinoms, etwa beim NSCLC mit hoher PD-L1-Expression, die Therapie der Wahl dar.“ Immuntherapeutika könnten auch bei den besonders therapieresistenten kleinzelligen Lungenkarzinomen (SCLC) eine Trendwende einläuten, denn in Toronto wurde eine Studie4 präsentiert, in der erstmals seit über 20 Jahren eine deutliche Steigerung des progressionsfreien Überlebens und des Gesamtüberlebens bei therapienaiven Patienten mit SCLC im fortgeschrittenen Stadium dargestellt werden konnte – das Mortalitätsrisiko unter dem Immuntherapeutikum war um 30 Prozent geringer als unter bisheriger Standardtherapie. Darüber hinaus werden immer häufiger zielgerichtete Therapien gegen bestimmte Mutationen, etwa ROS1, RET oder ALK, entwickelt und zugelassen. „Allerdings sind diese mutationsspezifischen Therapien, so gut sie auch wirken mögen, oft nur für ein kleines Patientensegment geeignet“, zeigte Prof. Dr. Michael Boyer, Canberra, Australien, die Grenzen auf.1 „Beim Adenokarzinom kennen wir beispielsweise schon zumindest zwölf relevante Mutationen, manche betreffen überhaupt nur 0,5 Prozent der Patienten.“
Referenzen:
1 “Take Action – Key Messages from WCLC 2018 and Goals for 2019“; Wissenschaftliche Session im Rahmen des IASLC 2018; 26.9.18;
2 De Koning H et al., IASLC 2018; Abstract PL02.05;
3 Tsao M, IASLC 2018; Abstract ES04.01;
4 Liu S et al., IASLC 2018; Abstract PL02.07
19th World Conference on Lung Cancer (WCLC), Toronto, 23.–26.9.18
Weiterlesen