
„Patienten mit chronischen Wunden aus der Tabu-Zone holen“
Es braucht Beziehungsarbeit für eine optimale Betreuung von Patienten mit chronischen Wunden. Idealerweise ziehen dabei Dermatologen mit Kollegen anderer Fachrichtungen an einem Strang, betont der Obmann des Vereins Wund Management Wien, Dr. Markus Duft. Mit dem Ziel des Empowerments der Betroffenen wurde eine App entwickelt, die auch die Kommunikation mit Fachleuten erleichtern soll.
CliniCum derma: Sie führen in Ihrer Signatur das Kürzel WDM® an. Wofür steht es?
Dr. Markus Duft: Nach Absolvierung des Zertifikats Ärztliche Wundbehandlung – bislang gibt es für Mediziner kein eigenes Fortbildungsdiplom – habe ich die Weiterbildung Wund-Diagnostik-Management absolviert, um zu wissen, was Pflegekräften gelehrt wird. Diese fachliche Vertiefung wird auch unter dem Begriff „Zertifiziertes Wundmanagement“ angeboten. Ich bin allerdings der Ansicht, dass der Begriff „Wundmanagement“ nicht optimal ist, denn schließlich steht der Mensch und nicht seine Wunde im Mittelpunkt.
Wie viele Menschen in Österreich leiden an chronischen Wunden?
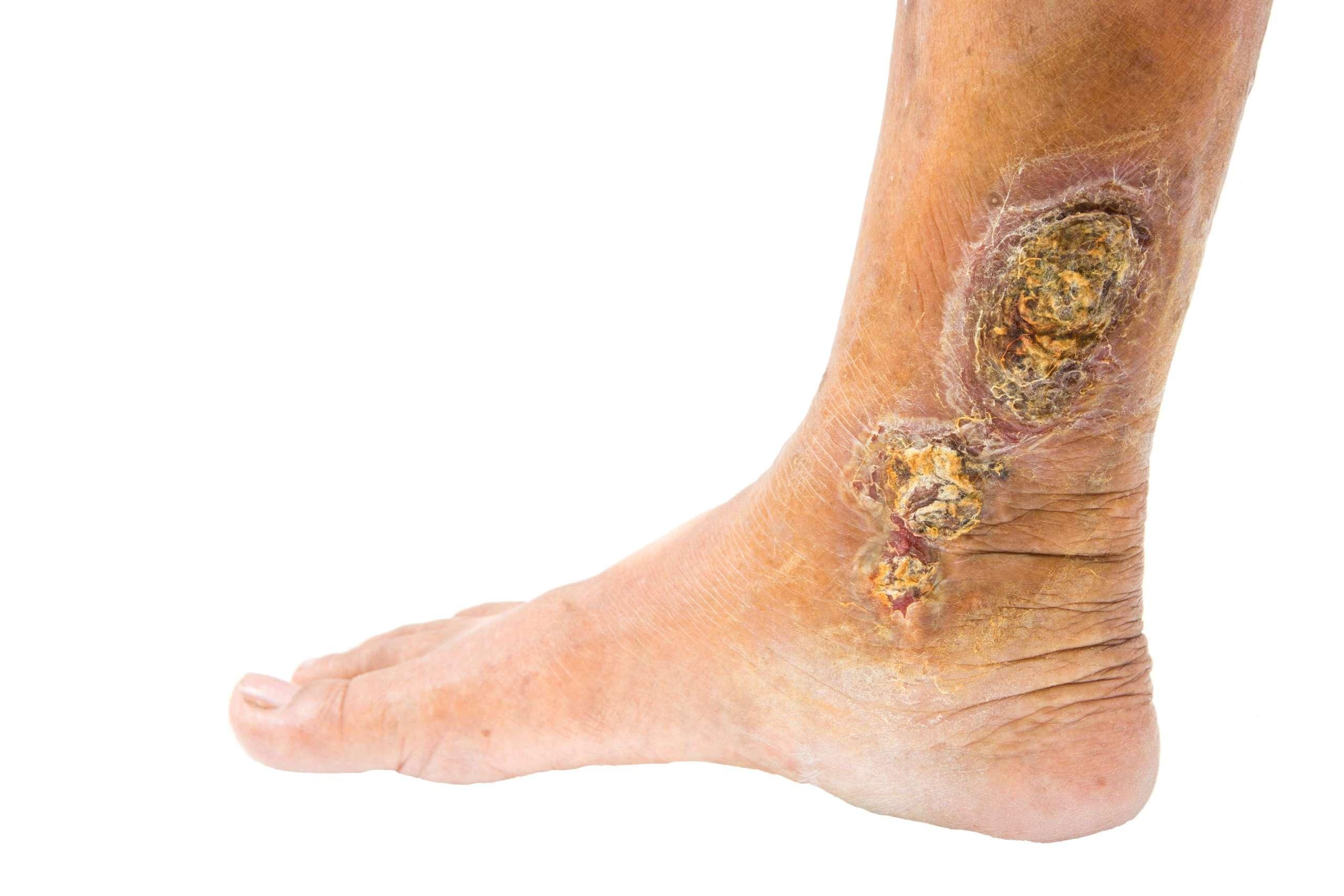
Das lässt sich leider nicht genau feststellen, da es keine ICD-Diagnose für chronische Wunden gibt und sie daher nicht systematisch erfasst werden. International gibt es verschiedene Schätzungen zur Prävalenz nicht-heilender Wunden. Eine aktuelle Metaanalyse kommt auf geschätzte 2,21 Betroffene mit chronischen Wunden pro 1.000 Einwohner − ohne Unterscheidung eines spezifischen Wundtypus. Eingegrenzt auf Ulcus cruris wird die Prävalenz mit 1,51 pro 1.000 Einwohner angegeben. Die Studie von Martinengo et al. von Baus 2019 wertet Ergebnisse aus mehreren europäischen Ländern aus. Die Initiative Wund?Gesund! spricht im Wundreport 2016 von ca. 250.000 Österreichern, die eine chronische Wunde aufweisen.1
Das Fehlen von Prävalenzschätzungen chronischer Wunden in Österreich hat unterschiedliche Gründe wie etwa die Fragmentierung des Gesundheitssystems in intra- und extramurale Bereiche oder entlang der Landesgrenzen. Diagnosen nach ICD-10 werden erstens zu Abrechnungszwe-cken als Entlassungsdiagnose nach einem Spitalbesuch und zweitens bei einer Arbeitsunfähigkeit erfasst. Die Statistik Austria umfasst nur die Entlassungsdiagnosen stationärer Aufenthalte wie zum Beispiel L97 Ulcus cruris, anderenorts nicht klassifiziert, die aber wiederum nichts über die zugrunde liegende Ursache aussagt. Es fehlt uns also eine systematische Erfassung oder ein Register.
Hinzu kommt, dass sich verschiedene Fachrichtungen mit chronischen Wunden beschäftigen: Im Bereich der niedergelassenen Dermatologie werden vermutlich eher Patienten mit einem Ulcus cruris venosum behandelt. Patienten mit einem diabetischen Fußsyndrom, Ulzerationen aufgrund pathologischer Fußdrücke als Folge der diabetischen Neuropathie wahrscheinlich dagegen kaum. Zwar sind gut 70 Prozent aller Ulzerationen am Bein vaskulärer Genese, aber zu selten erfolgt eine venöse Abklärung und Therapie der venösen Hypertension. Die arterielle Abklärung durch einen Angiologen oder Gefäßchirurgen und die ursächliche Behandlung von Gefäßerkrankungen wird meist erst nach Monaten des Verbindens durchgeführt.
Das heißt, es braucht eine interdisziplinäre Kooperation – so wie beim Tumorboard in der Onkologie?
Ja, das wäre eine erstrebenswerte medizinische Versorgungsstruktur. Eine Art „Secondary Health Care Center“ mit Spezialisierung im Bereich der Betreuung von Menschen mit chronischen Wunden könnte eine interdisziplinäre Kooperation und die enge Zusammenarbeit von Dermatologen, Chirurgen und Allgemeinmedizinern sowie Orthopäden gemeinsam mit spezialisierten Pflegekräften ermöglichen, die alle an einem Strang ziehen.
Gibt es eine Leitlinie für die Behandlung bzw. das Management chronischer Wunden?
Seitens der AMWF gibt es die S3-Leitlinie 091-001 „Lokaltherapie chronischer Wunden bei den Risiken CVI, PAVK und Diabetes mellitus“, die 2012 publiziert wurde. Damit ist es auch gelungen, über Fachdisziplinen hinweg eine einheitliche Sprache zu finden und die Bedeutung der Kausaltherapie herauszustreichen. Derzeit besteht der Auftrag, diese Leitlinie neu zu überarbeiten.
Mit Ihrem Verein Wund Management Wien bemühen Sie sich vor allem um ein Empowerment der Patienten.
Patienten mit chronischen Wunden sind oft sehr verzweifelt und behelfen sich mitunter lange mit unzureichenden Mitteln, bevor sie zu einem Spezialisten kommen. Ihre Health-related Quality of Life (HRQOL) ist stark eingeschränkt: Aufgrund von nässenden Wunden mit Geruchsbelastung reduzieren sie Sozialkontakte; viele leiden zudem an Schlafstörungen infolge der Schmerzen. Wir haben nun eine App entwickelt, die auf einfache Weise die Belastung durch die chronische Wunde erfasst und es ermöglicht, ein Wundtagebuch zu führen. Ein Tropfen steht zum Beispiel für Feuchtigkeit oder ein Blitz für Schmerzen. Zudem zeigen die Patienten ohnehin gerne Fotos vom Verlauf ihrer Wunden; diese können im Wundtagebuch der Wund App gespeichert und dem Arzt chronologisch gezeigt werden.
In die App integriert ist zudem der der Wound-QoL-Fragebogen2, der den betroffenen Patienten bzw. Anwendern der App zur Reflexion dient. Mit der Neufassung der App, die derzeit in Entwicklung ist, wird es beispielsweise eine Exportfunktion des Wundtagebuches geben. Das vorrangige Ziel der App ist es jedoch, die chronische Wunde zu enttabuisieren. Die App unterstützt durch Information, erleichtert so die Kommunikation zwischen kompetenten Patienten, ihren Angehörigen und dem Arzt. Sie hilft im Alltag bei der Bewältigung der Gesundheitsherausforderung chronische Wunde durch aktives Mittun an der Behandlung.
Wie sollte also die Kommunikation mit den Patienten aussehen? Suchen viele nicht nach einem vermeintlichen Wundermittel, das sie von der Wunde befreit?
Empathie ist unersetzlich! Wer sich im Gespräch dafür interessiert, in welcher Dimension der HRQOL sich ein Patient am meisten beeinträchtigt fühlt, dem kann Beziehungsarbeit gelingen. Wer aktiv nachfrägt und die medizinischen Zusammenhänge erklärt, vorausgesetzt der Patient wünscht dies, wird den Patienten zur Adhärenz führen.
Vielen Dank für das Gespräch!
Dr. Markus Duft ist Allgemeinmediziner und Facharzt für Chirurgie sowie Obmann des Vereins Wund Management Wien – WMW. Zu den Mitgliedern des Vereins gehören Mediziner genauso wie Gesundheits- und Krankenpfleger, Betroffene und Angehörige.
