Unliebsames Mitbringsel aus Ägypten
Der Fall. Frau A. (26 J.) kommt ganz fahl und blass in Ihre Ordination. „Ich bin seit 1 Woche aus dem Ägyptenurlaub zurück und seitdem muss ich ständig aufs Klo. Ich bin schon total kraftlos und schwindlig. Seit gestern ist der Durchfall auch schon blutig. Ich kann einfach nicht mehr!“, berichtet Ihnen die junge Frau. Reduz. AZ, fahle, blasse Haut, starke Augenringe, C/P: unauff., Abdomen: weich, keine Resistenzen, keine Abwehrspannung, periumbilikaler Druckschmerz, vermehrte Darmgeräusche, RR 110/70mmHg, P 55/min, Temp. 37,0°C. Welche Untersuchungen leiten Sie ein und woran sollten Sie unbedingt denken? (ärztemagazin 21/18)
„Ein Fehler wäre eine sofortige und breite Antibiotikatherapie“
A.o. Univ.-Prof. Dr. Christoph Gasche
FA für Innere Medizin, Gastroenterologie & Hepatologie, Wien www.gasche.at
IM ÄGYPTENURLAUB kann sich die Patientin durchaus eine Darminfektion geholt haben. Eine Woche Erkrankungsdauer ist immer noch eine „akute Form“ der Diarrhoe. Ich würde daher den Stuhl auf pathogene Keime (inkl. Parasiten und enterotoxischer E.coli) untersuchen, ein Labor zur Anämie/ Entzündungsdiagnostik (ev. mit Krea) machen und die Patientin symptomatisch behandeln (v.a. Flüssigkeitsersatz und ev. Elektrolytsubstitution). Bei normaler Herzfrequenz und niedrigem RR geht die Beratung in Richtung Schonung, ev. Bettruhe, Diät (leicht verdaulich) und weitere Flüssigkeitszufuhr. Aufgrund des periumbilikalen Druckschmerzes würde ich eine Abdomen- und Darmsonografie anschließen und versuchen, das Schmerzorgan (Darm? Welcher Darmabschnitt?) zu identifizieren.
So kann differenzialdiagnostisch Appendizitis oder Ileitis terminalis ausgeschlossen werden. Eine Darmspiegelung wäre in dieser frühen Phase meiner Ansicht nach ein Fehler, der sekundär weitere Fehler zur Folge hätte (da wird eine infektiöse Colitis schnell zur Colitis ulcerosa gemacht). Vor einer Koloskopie würde ich unbedingt die Stuhlkultur abwarten und weitere 1–2 Wochen konservative Therapie versuchen. Ein weiterer Fehler wäre meiner Ansicht nach eine sofortige und breite Antibiotikatherapie. Infektiöse Durchfallsformen sind oft viraler Genese (Rota- und Noroviren), selten durch Parasiten (Amöben oder Lamblien) verursacht. Und falls doch eine bakterielle Ursache vorliegt, ist ein nicht vorgeschädigter Gastrointestinaltrakt im Stande, mit dieser Infektion von selber fertig zu werden. Antibiotikatherapie führt bei bakterieller Gastroenteritis zur vermehrten Toxinproduktion durch die betroffenen Keime und so zu einer möglichen symptomatischen Verschlechterung.
„Für eine stationäre Aufnahme sehe ich derzeit keinen Grund“
Doz. Dr. Bernhard Angermayr
FA f. Innere Medizin, Gastroenterologie & Hepatologie. Leiter von ärzte im zentrum, St. Pölten https://zentrum.at
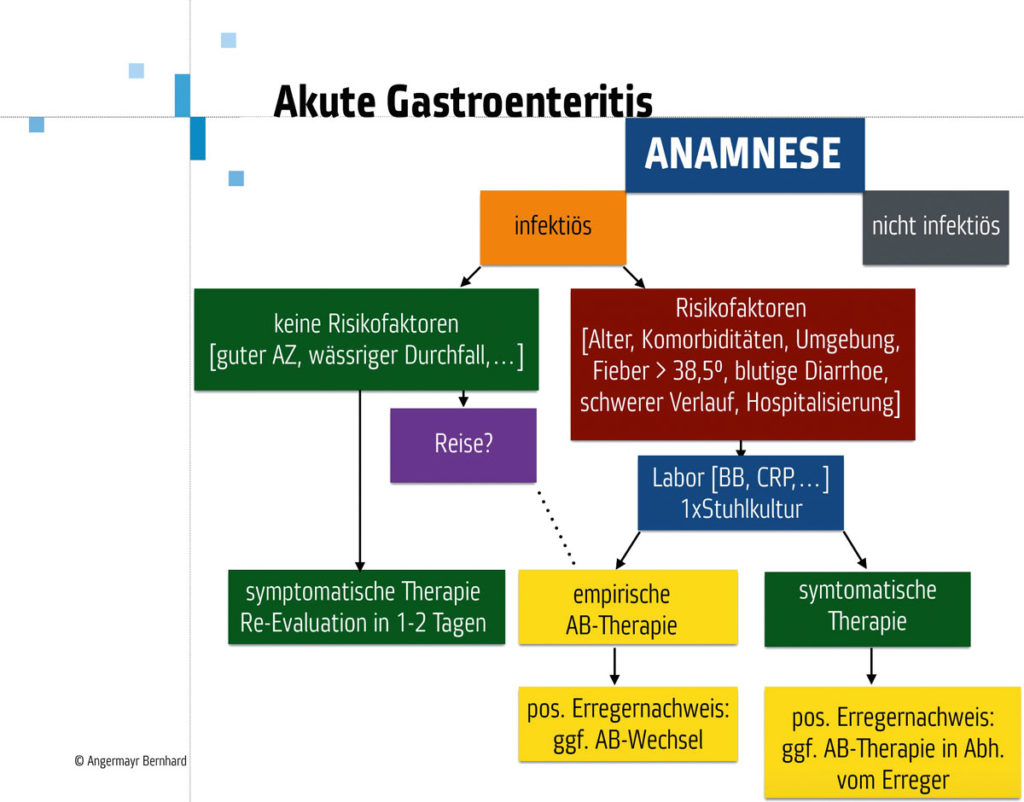
DA DIE PATIENTIN vor dem Urlaub gesund war, leidet sie definitionsgemäß an einer akuten Gastroenteritis. Es kann aufgrund der Anamnese davon ausgegangen werden, dass es sich um eine infektiöse Form handelt. Ich gehe nach meinem angefügten Flowchart vor: Aufgrund der blutigen Diarrhoe und des reduzierten AZ nehme ich Blut ab (BB, CRP, Leber- und Nierenwerte) sowie eine Stuhlkultur, welche ich in unserem eigenen Mikrobiologielabor (mit Kassenverträgen) in St. Pölten rasch analysieren lassen kann. Da die Patientin nicht erbricht, empfehle ich, eine orale Rehydratationslösung zu trinken. Für eine stationäre Aufnahme sehe ich derzeit keinen Grund, ebensowenig wie für eine antibiotische Therapie. Ich vereinbare kurzfristige Kontrollen, um dieses Vorgehen dann neu zu evaluieren.
„Einige Faktoren sprechen gegen einen ,simplen‘ Reisedurchfall“
Doz. Dr. Ursula Hollenstein
FÄ f. Innere Medizin und Tropenmedizin, Traveldoc, Wien, www.traveldoc.at
DURCHFALLERKRANKUNGEN gehören zu den häufigsten Gesundheitsstörungen auf Reisen. Zumeist ist der sogenannte Reisedurchfall eine medizinisch harmlose, selbstlimitierte Erkrankung, bei der ausschließlich symptomatische Therapie empfohlen ist. Zwei Kardinalsymptome legen den Verdacht auf eine invasive Diarrhoe nahe: Fieber und/oder blutige Stühle. Erreger invasiver Diarrhoen sind Salmonellen, Campylobacter (nur gelegentlich invasiv), Shigellen (bakterielle Ruhr) und Amöben. Bei der Patientin sprechen zusätzliche Faktoren gegen einen „simplen“ Reisedurchfall: die Krankheitsdauer von bereits einer Woche, keine Besserungstendenz und ausgeprägte Allgemeinsymptome.
Bei einer 26-jährigen Frau kann ein RR von 110/70 normal sein, gibt es frühere Werte? Auffällig der eher langsame Puls. Relative Bradykardie, bei all ihrer Unspezifität, ist bei Typhus beschrieben, der sich üblicherweise aber NICHT als akute Durchfallssymptomatik präsentiert. Ergänzende Fragen an die Patientin: Sind auch Mitreisende erkrankt? Dies würde Salmonellen oder Campylobacter wahrscheinlicher machen. Hat sie bereits Antibiotika eingenommen? Dann müsste auch eine Antibiotika-assoziierte Colitis durch Clostridium difficile in Betracht gezogen werden. Vorgehensweise: Da ein hoher Leidensdruck besteht und der Allgemeinzustand deutlich reduziert ist, würde ich parallel vorgehen.
1. Blutabnahme mit Bestimmung von Elektrolyten, Blutbild und Entzündungszeichen
2. Stuhlprobe für Stuhlkultur (Salmonellen, Shigellen, Campylobacter und eventuell Clostridientoxin)
3. Stuhlprobe auf parasitäre Erreger (hier geht es um den Ausschluss von Amöben, andere Darmparasiten/- Protozoen passen nicht zur Symptomatik)
4. Sofort nach Abgabe der Stuhlproben: Beginn einer Ex-iuvantibus- Therapie. Ciprofloxacin oder alternativ Azithromycin decken die wesentlichen bakteriellen Ursachen ab und hätten auch Salmonella typhi im Spektrum.
5. Falls keine adäquate Flüssigkeitsaufnahme angegeben wird: Infusion einer Elektrolytlösung. Sonst Ermuntern der Patientin zu ausreichender Zufuhr per os.
Falls es zu keinem Ansprechen kommt, Clostridientoxin und Amöbennachweis negativ sind, muss auch an die Möglichkeit nichtinfektiöser Ursachen gedacht werden. Im Alter der Patientin käme hier vor allem eine chronisch entzündliche Darmerkrankung, eventuell getriggert durch einen Infekt, in Frage.