Akute obstruktive Bronchitis bei Säuglingen und Kleinkindern
Eine Erkältung wächst sich bei Säuglingen und Kleinkindern mitunter zu einer akuten obstruktiven Bronchitis aus. Viele dieser kleinen Patientinnen und Patienten kann man ambulant behandeln, nur in bestimmten Fällen ist die Einweisung ins Spital erforderlich.
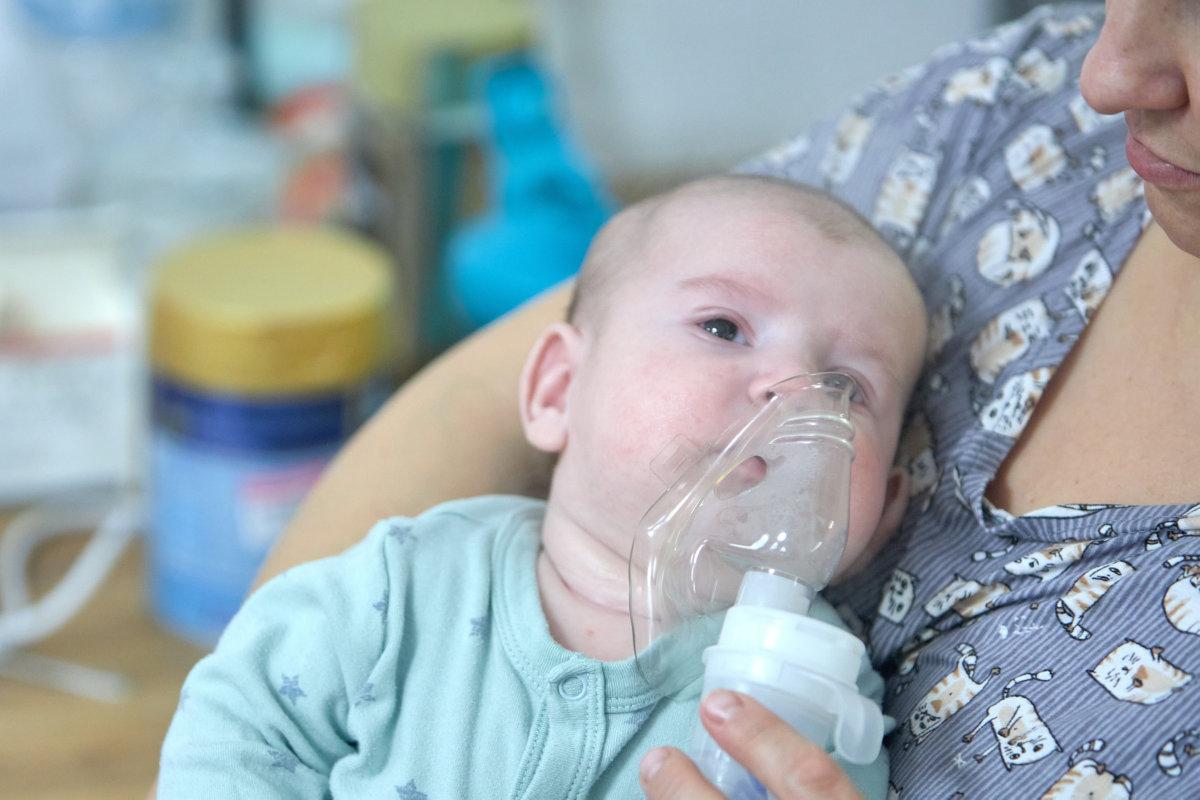
Einer akuten obstruktiven Bronchitis (AOB) geht typischerweise ein banaler Infekt mit Rhinitis, Pharyngitis und/oder Otitis und eventuell Fieber voraus. Nach 24–72 Stunden kommt es dann zu Husten, exspiratorischen Atemgeräuschen (Pfeifen, Giemen) und verlängerter Exspiration. Anders als beim Asthma, bei dem die Bronchien durch die Tunica muscularis eng gestellt sind, verengt bei der AOB die angeschwollene Mukosa das Lumen. Mit der Folge, dass am Ende der Exspiration die Lunge nicht ausreichend entleert ist, erklärte Prof. Dr. Fred Zepp vom Zentrum für Kinder- und Jugendmedizin der Universitätsmedizin Mainz.
Vom Symptom zur Differenzialdiagnose
Akuter Symptombeginn
Fremdkörperaspiration
Hohes Fieber, septisches Krankheitsbild
(bakterielle) Pneumonie
Inspiratorischer Stridor
- Laryngitis, Laryngotracheitis
- Aspiration/Ingestion eines Fremdkörpers
- Fehlbildung der Atemwege und/oder der großen Gefäße
- dynamische extrathorakale Stenose der Atemwege, z.B. Laryngomalazie
Persistierende obstruktive Ventilationsstörung
- Fehlbildung der Atemwege und/oder der großen Gefäße
- Asthma bronchiale
- dynamische intrathorakale Stenose der Atemwege, z.B. distale Tracheomalazie, Bronchomalazie
Die klinische Untersuchung des Kindes erfolgt vollständig (einschließlich Fiebermessen) und nicht nur organbezogen. Was die Lunge angeht, können ein hypersonorer Klopfschall und ein leises Atemgeräusch auffallen. Eine stille Lunge gilt als Alarmzeichen und erfordert die Einweisung in die Klinik. Ein Kind mit Atemnot fängt an, schneller zu atmen. Dadurch pumpt sich die Lunge immer weiter auf, bis nahezu keine Atembeweglichkeit und folglich kein Atemgeräusch mehr da ist, verdeutlichte Prof. Zepp. Auf eine vermehrte Atemarbeit deuten Tachypnoe, Nasenflügeln, thorakale Einziehungen und Schaukelatmung.
Da 9 von 10 AOB eine virale Genese haben, hilft ein CRP-Schnelltest nur bedingt weiter. Die Pulsoxymetrie ist dagegen wertvoll, um die Notwendigkeit einer stationären Behandlung abzuschätzen. Eventuell kann man einen Virusschnelltest (RSV, Influenza A) durchführen.
Auf ausreichende Flüssigkeitszufuhr achten
Steht die Diagnose akute obstruktive Bronchitis, gilt es im nächsten Schritt zu überlegen, ob die Therapie ambulant oder besser stationär erfolgt. Fiebernde Säuglinge bis zum Alter von 6 Monaten sollte man immer im Kinderspital vorstellen, betonte der Experte. Weitere Kriterien für die stationäre Einweisung sind:
- pulsoxymetrische Sauerstoffsättigung bei Raumluft <92%
- Zyanose
- verzögerte kapilläre Füllungszeit nach Druck auf das Nagelbett >2–3sec
- Apnoen, (schwere) Dyspnoe, Zeichen vermehrter Atemarbeit (s.o.)
- Trink- und Nahrungsverweigerung, Erbrechen, Dehydratation
- unzureichende Betreuung durch Eltern/Betreuer (soziale Indikation)
Als Basistherapie der AOB gibt man Säuglingen unter 6 Monaten und Kleinkindern abschwellende Nasentropfen über 3 Tage. Zudem sollte man die Eltern dazu anhalten, in Gegenwart des Kindes bzw. in der Wohnung nicht zu rauchen und auf eine ausreichende Flüssigkeitszufuhr zu achten. Jedes Grad Körpertemperatur über 36,5°C erhöht den Grundumsatz um 12,5%, warnte Prof. Zepp.
Zur Erweiterung der Bronchien inhalieren Kinder vor dem 3. Lebensjahr Salbutamol über eine Maske, ältere Kinder über ein Mundstück. Die Dosis beträgt 1–4 Hübe à 100µg. Entscheidet man sich für die Applikation via Düsenvernebler, liegt die Dosis bei 250–500µg/Lebensjahr, was 1–2 Tropfen pro Lebensjahr entspricht. Maximal werden 15 Tropfen pro Einzeldosis gegeben. Eventuell kann man Salbutamol mit dem kurz wirksamen Muskarinrezeptor-Antagonisten Ipratropiumbromid kombinieren. Je nach klinischem Bedarf lässt sich die Therapie in Intervallen wiederholen.
Die Rangliste der Erreger bei akuter obstruktiver Bronchitis
- 1. Rhinoviren
- 2. RSV
- 3. Adenoviren
- 4. Humanes Metapneumovirus
- 5: Influenza-A-Virus
- 6. Enteroviren
- 7. Influenza-B-Virus
- 8. Coronaviren
Selten: Mykoplasmen, Bordetella pertussis, Streptokokken u.a.
Bei vorhandener Allergie oder bekanntem Asthma bronchiale kann man die zusätzliche Gabe von systemischen Glukokortikoiden über 3(–5) Tage erwägen. In Betracht kommen u.a. Prednisolon 1–2mg/kgKG/d oder Dexamethason 0,3–0,6mg/kgKG/d.
17. Allgemeinmedizin-Update-Seminar