
Zerebrale Bildgebung: CT vs. MRT
Wichtige Fragestellungen beim akuten Schlaganfall lassen sich mithilfe von CT und MRT beantworten. Welches Diagnoseverfahren ist aber in welcher Situation besser geeignet?
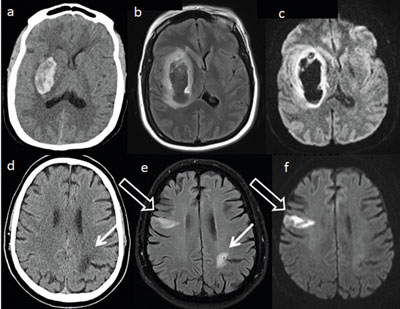
Je früher ein Patient mit einem Schlaganfall eine Thrombolyse erhält, desto bester gestaltet sich die Prognose. Das „Time is brain“-Konzept sieht für die ersten Stunden nach Einsetzen der Ischämie eine effektive Organisation von Abläufen vor, um die Zeit bis zu einer zielgerichteten Therapie aktiv zu verkürzen. Für die Qualität der Schlaganfallversorgung und das Einhalten einer möglichst kurzen „door-to-needle-time“ ist der unverzügliche Einsatz bildgebender Verfahren unumgänglich, wobei damit gemäß des „Time is brain“-Konzepts zumindest innerhalb von 25 Minuten nach Eintreffen des Patienten begonnen werden sollte.